Hace ya mucho tiempo que internet llegó y revolucionó nuestras vidas de una forma espectacular. A pesar de ello, la industria farmacéutica se resiste aún a apostar decididamente por el uso de ésta y otras nuevas tecnologías para comunicarse con los médicos. Simposios, talleres, materiales promocionales presentados por la red de ventas... Todas estas actividades han sido válidas durante muchos años, aunque probablemente deberían apoyarse con otras de tipo digital si pretendemos evitar que ocurra lo que ya ha empezado a ocurrir, que el médico se forme independientemente de nosotros en sus propias comunidades virtuales.

Jesús Castillo |

Joan Mañé |
Ser o no ser
El concepto de “Medical Education” (MedEd) va mucho más allá de lo que su traducción literal implica, e incluye cualquier acción de marketing dirigida a generar corrientes de opinión favorables a nuestra marca dentro de la comunidad médica con la intención de influenciar al prescriptor a la hora de tomar decisiones terapéuticas. Dentro de este paraguas tan genérico se incluyen una gran cantidad de acciones, tales como la organización de simposios, “workshops” o sesiones clínicas, el desarrollo de “advisory boards”, la creación de planes de publicación y, por su puesto, la organización de cursos médicos. La idea es hacer llegar a los prescriptores información científica de calidad a través de las personas que más influyen su opinión sobre un determinado fármaco o grupo terapéutico. Entre otros, los formatos mediante los cuales se ha hecho llegar clásicamente esta información han sido la organización de eventos moderados por líderes de opinión afines a la marca, la publicación y explotación de artículos firmados por estos médicos, el desarrollo y promoción de cursos y actividades junto con las sociedades médicas, o la producción de diversos tipos de materiales promocionales para su presentación en visita médica. En la actualidad parece claro que este tipo de actividades, si bien son necesarias, probablemente son insuficientes para llegar a impactar a todo nuestro target y hacerlo de la forma que desearíamos. Además, algunas de estas actividades formativas deberían estar actualizadas para adecuarse al trabajo que desempeñan realmente los médicos, los cuales hace ya tiempo que han empezado a buscar la información que les interesa por otro lado. El caso de la visita médica es el más evidente, y es que intentar comunicar los beneficios de un fármaco en el pasillo de un centro de salud mientras el médico tiene a 20 personas en la sala de espera es un propósito más que difícil. De hecho, datos recientes indican que la mayoría de estas visitas duran menos de 2 minutos y que hasta un 40% del tiempo se emplea en hablar de temas no relacionados con el producto1. Además, en varios hospitales se están empezando a concentrar todas las visitas médicas en una única sesión semanal, lo que dificulta aún más la tarea de hacer llegar de forma eficaz y notoria cualquier tipo de mensaje. Evidentemente, el papel institucional del delegado es sumamente importante y el “feed back” que se puede obtener de los médicos es de gran valor para los laboratorios, por lo que nadie se plantea que la visita médica deba desaparecer, aunque seguramente sí debería reorientarse hacia otros objetivos. En general, muchas de las formas empleadas hasta hoy para comunicarse con los médicos necesitan renovarse. Llegados a este punto, es importante contar con una agencia de comunicación especializada en MedEd capaz de proponer ideas más creativas e innovadoras que aprovechen todo el potencial que las herramientas tecnológicas ofrecen hoy en día.
“Capturados” por la red
Actualmente nos encontramos en plena era digital, donde cualquier persona puede acceder fácil y rápidamente a todo tipo de información. Por supuesto, el mundo de la salud no se ha quedado fuera de esta globalidad informativa, siendo los pacientes de hoy en día un excelente ejemplo. Una reciente encuesta realizada por “Ogilvy Healthworld Medical Education” a 1.800 pacientes de varios países, ha puesto de manifiesto que existe una auténtica nueva generación de “pacientes expertos” altamente informados acerca de sus patologías y opciones de tratamiento. Concretamente en España, un 80% de los pacientes afirma buscar habitualmente información en internet para ampliar los consejos que ha recibido por parte de su médico. Además, la credibilidad que se le da a esta información es muy alta, hasta el punto que el 20% de estos pacientes pararía de tomar la medicación que le ha sido prescrita si ciertas páginas así se lo recomendaran. Del mismo modo, los médicos han creado ya sus propios “hábitos digitales” para obtener la información científica que necesitan en su práctica diaria y lo han hecho independientemente de la industria farmacéutica. Fenómenos como la proliferación de blogs de líderes de opinión o la creación de foros médicos son cada vez más frecuentes en internet, sin que los laboratorios tengan nada que ver con ellos en la mayoría de casos. Gracias a un reciente estudio de mercado realizado en Estados Unidos, sabemos que los médicos pasan de media de 2 a 3 horas diarias navegando por internet, con un elevado número de profesionales que consulta la red incluso durante la visita con el paciente para obtener información2. Noticias y eventos de su especialidad, abstracts y separatas, guías de práctica clínica, información sobre fármacos y patologías, vídeos e imágenes, programas acreditados de formación continuada, blogs y foros médicos, webcasts, podcasts, etc. La variedad de la información disponible es amplísima y para acceder a ella los médicos utilizan los mismos buscadores que el resto de navegantes usamos de forma habitual en Internet, de modo que el 90% de ellos piensa en Google como primera opción2. De hecho, Google representa ya la principal fuente generadora de tráfico de varias webs científicas de primer orden, como la web del ‘British Medical Journal’. Especialmente interesante para nosotros es saber que 3 de cada 4 médicos encuestados consideran que internet se ha convertido ya en una herramienta básica e imprescindible para su práctica clínica2 y que un 73% reconoce que la información proveniente de la red influye en sus hábitos de prescripción3. Sin duda, datos como éstos ponen de manifiesto hasta qué punto nos puede interesar que los médicos se informen en páginas creadas y promovidas por laboratorios y agencias.
Otras herramientas que también han cambiado los hábitos de los profesionales son las PDAs o los reproductores MP32.
Sabemos que más de la mitad de los médicos que tienen una PDA la utilizan regularmente para descargarse todo tipo de archivos científicos, como artículos y publicaciones, vademécum, calculadoras médicas o protocolos de actuación, que en caso necesario pueden consultar al momento, independientemente del lugar donde se encuentren. Por otra parte, más del 30% de los médicos dispone ya de un ipod o dispositivo similar con el que reproduce archivos de audio o vídeo y con el que descarga webs como la del ‘New England’, por ejemplo. Estamos hablando de vídeos de procedimientos quirúrgicos comentados, audios de entrevistas con líderes de opinión, resúmenes diarios de noticias, “congress reports”, “study alerts”, debates, presentación de casos clínicos, etc.
Ejemplos como estos, y muchísimos otros más, dejan claro que a diferencia de lo que hemos venido creyendo, los médicos ya están usando las nuevas tecnologías para formarse. Si bien es cierto que muchos de los datos provienen de Estados Unidos, nada hace pensar que en Europa la situación no sea similar a corto plazo, por lo que el desarrollo de aplicaciones de MedEd digital tendría que constituir una prioridad para la industria farmacéutica.
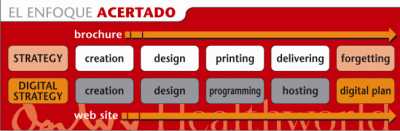
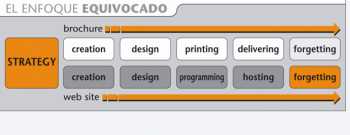
De la visión “off-line” al pensamiento “on-line”
Aunque existe cierta experiencia positiva en algunas áreas, como el desarrollo de programas de formación “on-line” (“e-trainings”), la mayoría de las incursiones que hasta la fecha hemos realizado en el mundo digital han consistido básicamente en la conversión de los materiales de visita médica a “webs planas” u otros materiales parecidos (CDs interactivos, “tablets PC”, etc.). Dichos materiales, a pesar de contar con un diseño notorio, muchas veces están desaprovechados y no aportan grandes ventajas con respecto a su homónimo impreso. Sabemos hacer webs, pero lo cierto es que la mayoría acaban fracasando, bien porque no mantienen el interés del médico, bien porque no se diferencian de las miles de páginas existentes, o bien porque simplemente el target ya se ha acostumbrado a buscar la información en otros sitios. Parece ser que tanto los laboratorios como las agencias hemos cometido el mismo error al tratar de aplicar “on-line” nuestras actividades “off-line”, mientras que los médicos ya han ido más allá.
De hecho, no hay más que hablar con ellos para darse cuenta que palabras como “streaming video”, “virtual meetings” o “webcasting” forman parte de su lenguaje habitual, mientras que probablemente muchos de nosotros aún no nos sentimos cómodos con ellas. La dificultad de valorar el verdadero impacto de este tipo de actividades, especialmente en términos de retorno de la inversión, ha sido posiblemente uno de los principales motivos por los cuales hemos ido acumulado este retraso. También la falta de experiencia y formación específica en este terreno nuevo o las reticencias de las redes de ventas a adaptarse a lo que se podría llegar a considerar como un competidor, han jugado un papel destacado en este apartado. A pesar de ello, hoy ya sabemos, por ejemplo, que el grado de satisfacción de los médicos que participan en un “e-training” es muy elevado; de hecho el 91% de ellos manifiesta que estaría dispuesto a seguir formándose así1. Por otra parte, ciertas experiencias previas indican que el modelo tradicional y el digital no son sólo compatibles, sino que incluso pueden llegar a ser sinérgicos. En efecto, podríamos utilizar un ejemplo de cómo se adaptaron nuevos canales digitales, en este caso, en la comercialización de una importante marca de ordenadores a principio de los 90. A principios de esta década la venta de ordenadores era siempre a través de las tiendas especializadas y para ello era necesario tener unas redes de ventas que permitieran llegar a cada uno de estos puntos, pero esta marca se propuso llegar aún mas lejos y con un mejor servicio e inició sus operaciones en el canal digital, cuál fue la sorpresa que no conseguían despegar en ventas en este canal. Tras unos días de análisis descubrieron los directivos de esta compañía que los vendedores estaban viendo en esta vía de venta un competidor más que una oportunidad, para ello los directivos de esta multinacional decidieron incentivar también las ventas en este canal (adjudicadas a cada uno de los territorios de sus delegados) y cuál fue su sorpresa que consiguieron multiplicar por 2, es decir, doblar sus resultados de venta e integrar en la mente del comercial una nueva forma de promocionar sus productos y diferenciarse de la competencia. Esto nos lleva a pensar que seguramente estamos en este punto de inflexión en el que hemos de pensar que la tecnología digital, en este caso aplicada a Med Ed, nos ha de llevar a buscar nuevas formas de interactuar con nuestros prescriptores y nuevos canales para reforzar la imagen de las compañías farmacéuticas y en definitiva de nuestros representantes . Por todo ello, uno se pregunta si no deberíamos estar pensando 100% en digital desde hace tiempo.
Cargando… 101%
Pensar en digital no es solamente hacer webs con noticias, calendarios de eventos o plantillas de power point. Pensar en digital es, por ejemplo, conocer qué busca realmente el médico en internet y cómo lo obtiene para poder ofrecerle soluciones a medida. Estamos hablando de pasar de la estrategia de producto a la estrategia de cliente, o dicho en otras palabras, dejar de hacer webs de nuestras marcas para empezar a crear auténticas comunidades virtuales donde los médicos puedan presentarse casos clínicos los unos a los otros, descargarse imágenes, vídeos o cualquier documento que otros usuarios hayan subido a la plataforma, compartir dudas, opinar sobre noticias, artículos o eventos de su interés, acceder a información actualizada y avalada por los máximos expertos sobre una área concreta, mantener reuniones “on-line”, participar en ponencias desde el sofá de su casa o asistir a una operación mientras pasan visita en su consulta... En definitiva, se trata de estar presentes ahora que los médicos han empezado a ir por su cuenta y facilitarles soluciones digitales a sus necesidades profesionales, usando todas las herramientas que la tecnología nos ofrece: MP3, MP4, telefonía móbil, PDA, wireless, etc.
En Ogilvy no dudamos en que éste es el camino que el MedEd está tomando desde ya mismo, y en eso estamos apostando. Habitualmente, nuestras propuestas digitales son las que mejor acogida tienen entre los médicos, que suelen mostrar con ellas un mayor nivel de implicación. Además, la constante aparición de nuevas herramientas como el “widget” o el propio “You tube” representan una gran oportunidad de interactuar con nuestro target de una forma mucho más personalizada y, por supuesto, más creativa.
1. Datamonitor 2006. 2. DATA SECTION, USA, PHYSICIANS. Manhattan Research, Taking the Pulse, 6.0, 2006. 3. Harris Interactive.
















